Durante décadas, los empastes de plata, también conocidos como empastes de amalgama, han sido una solución habitual para tratar las caries dentales, especialmente en las muelas. Muchas personas todavía conservan restauraciones de este tipo colocadas hace años y es frecuente que surja la duda: ¿debería cambiarlos por materiales más modernos?
La respuesta no siempre es la misma. En la mayoría de los casos, un empaste de amalgama que está en buen estado puede seguir funcionando correctamente durante muchos años. Sin embargo, existen determinadas situaciones clínicas en las que sí puede ser recomendable sustituirlo.
Comprender cuándo conviene cambiar un empaste de plata y cuándo es mejor mantenerlo permite evitar tratamientos innecesarios y preservar al máximo la estructura natural del diente.
Qué son los empastes de plata o amalgamas dentales
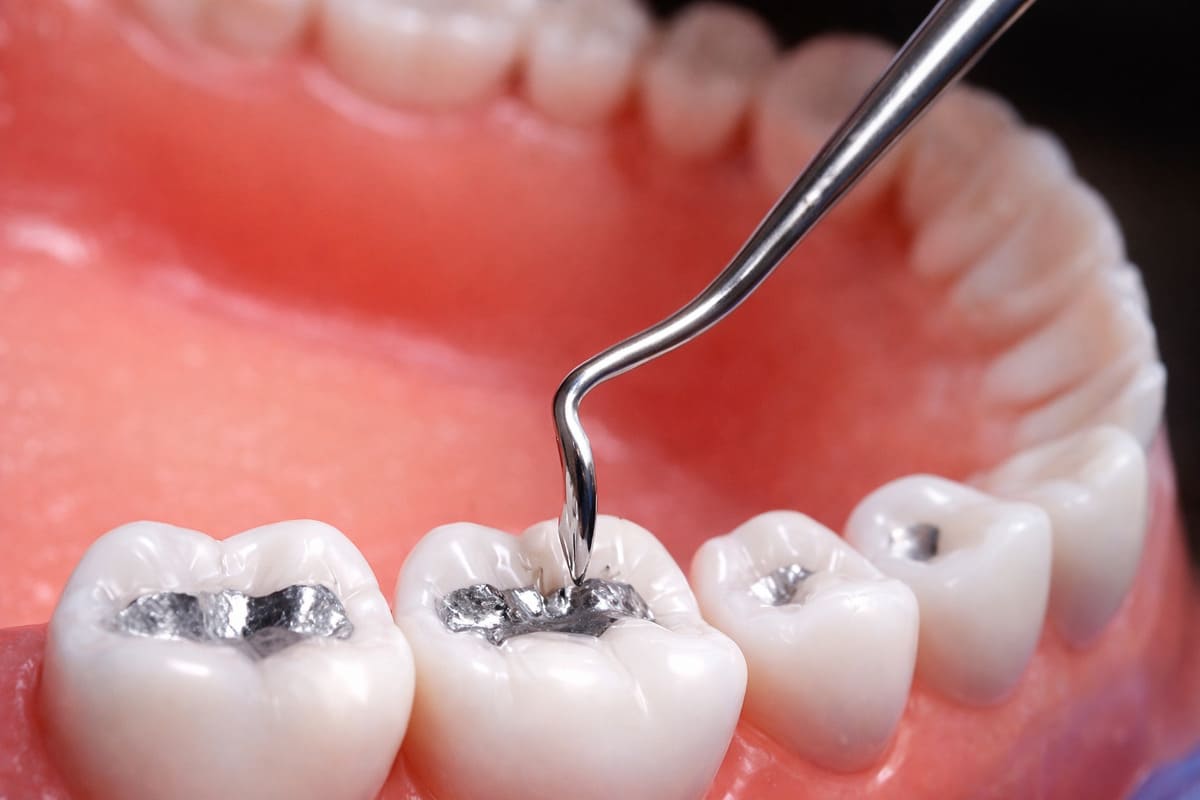
Los empastes de amalgama dental son un tipo de restauración dental utilizada para reparar dientes dañados por caries dental. Están compuestos por una mezcla de metales, entre los que se encuentran principalmente plata, cobre, estaño y pequeñas cantidades de mercurio.
Durante más de un siglo, este material ha sido ampliamente utilizado en odontología por su resistencia y durabilidad, especialmente en los dientes posteriores que soportan mayor presión al masticar.
De hecho, muchos empastes de amalgama colocados hace décadas siguen funcionando correctamente. Su principal inconveniente no es funcional, sino estético, ya que presentan un color oscuro o plateado que contrasta con el tono natural del diente.
Hoy en día existen alternativas más estéticas, como los empastes de composite, pero las amalgamas siguen siendo restauraciones válidas cuando se encuentran en buen estado.
¿Son seguros los empastes de amalgama?
La presencia de mercurio en las amalgamas ha generado debate durante años. Sin embargo, las principales organizaciones sanitarias han evaluado este material en profundidad y coinciden en que las amalgamas dentales son seguras cuando están correctamente colocadas y se mantienen en buen estado.
Instituciones como la Organización Mundial de la Salud, la Comisión Europea o el Consejo General de Dentistas de España han revisado su uso y concluyen que la cantidad de mercurio liberada es mínima y no supone un riesgo para la salud en la mayoría de pacientes.
Por este motivo, no se recomienda retirar una amalgama únicamente por precaución si está intacta y cumple correctamente su función.
De hecho, eliminar una restauración estable puede implicar retirar parte de la estructura sana del diente, lo que va en contra del enfoque actual de la odontología conservadora.
Cuándo conviene cambiar un empaste de plata
Aunque muchas amalgamas pueden durar décadas, existen situaciones en las que sí es aconsejable sustituirlas.
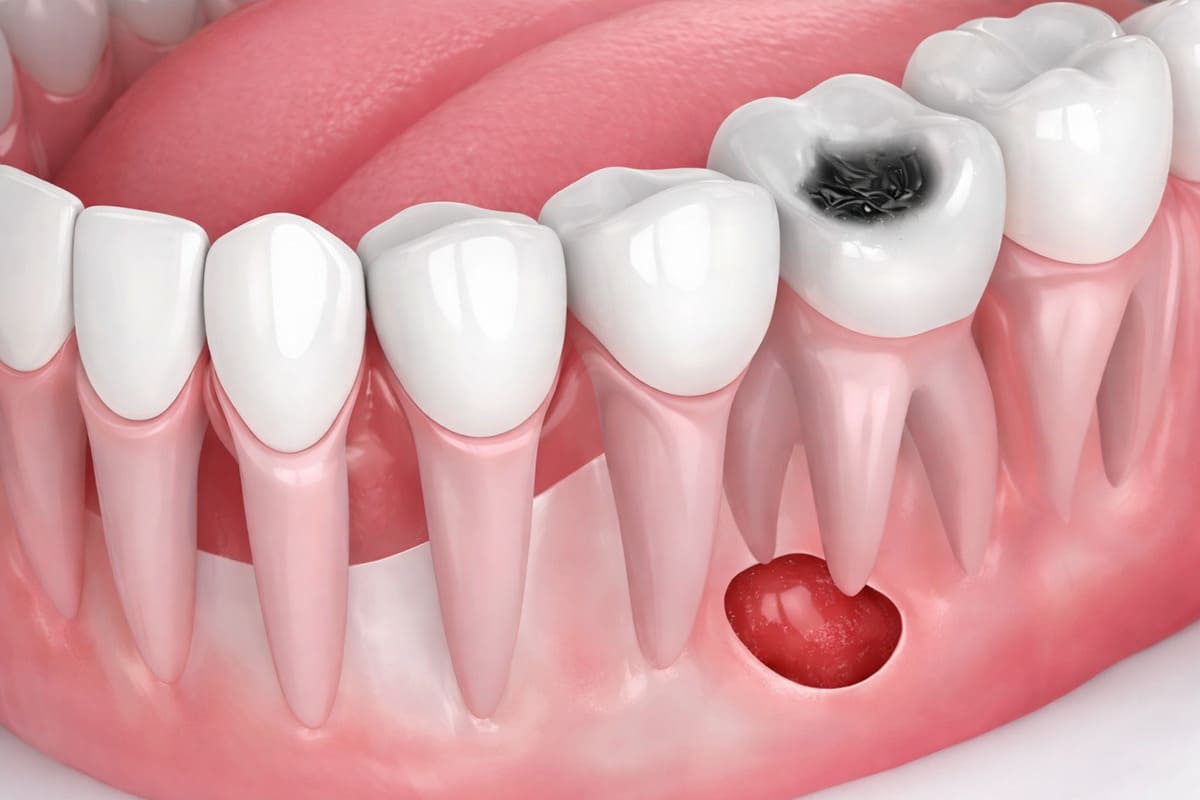
Una de las causas más frecuentes es la aparición de caries secundaria debajo del empaste. Con el paso del tiempo pueden producirse pequeñas filtraciones en los márgenes de la restauración que permiten la entrada de bacterias.
Otra situación que puede justificar el cambio es cuando la amalgama está fracturada o desgastada. Las fuerzas de la masticación pueden deteriorar el material o provocar grietas que comprometan el sellado del diente.
También puede ser necesario sustituir el empaste si aparece sensibilidad dental persistente, especialmente al frío o al dulce, o si existen signos de deterioro del material restaurador.
En algunos casos poco frecuentes, el paciente puede presentar sensibilidad o alergia a determinados metales, lo que también puede motivar el cambio del empaste.
Finalmente, existe un motivo cada vez más habitual: la estética. Cuando el empaste está en una zona visible, algunos pacientes prefieren cambiarlo por una restauración de composite que imite el color natural del diente.
Por qué la Unión Europea está reduciendo el uso de amalgamas
En los últimos años se ha hablado mucho de la eliminación progresiva de las amalgamas en la Unión Europea, lo que ha generado cierta preocupación entre los pacientes.
Sin embargo, es importante aclarar que la principal razón de estas restricciones es medioambiental, ya que el mercurio es un contaminante que se intenta reducir en distintos ámbitos.
Por ello, actualmente existen limitaciones en su uso en determinados grupos de población, como menores de 15 años, mujeres embarazadas o mujeres en periodo de lactancia, salvo en situaciones clínicas específicas.
Esto no significa que quienes ya llevan empastes de amalgama deban retirarlos si están en buen estado.
¿Es recomendable cambiar todos los empastes antiguos?
La respuesta es clara: no necesariamente.
Si un empaste de plata está estable, bien sellado y el diente no presenta caries ni síntomas, lo más recomendable suele ser mantenerlo y controlarlo periódicamente.
Retirar una restauración que funciona correctamente puede implicar eliminar tejido dental sano y aumentar el riesgo de sensibilidad o complicaciones posteriores.
Por este motivo, la decisión de sustituir una amalgama siempre debe basarse en un diagnóstico odontológico individualizado.
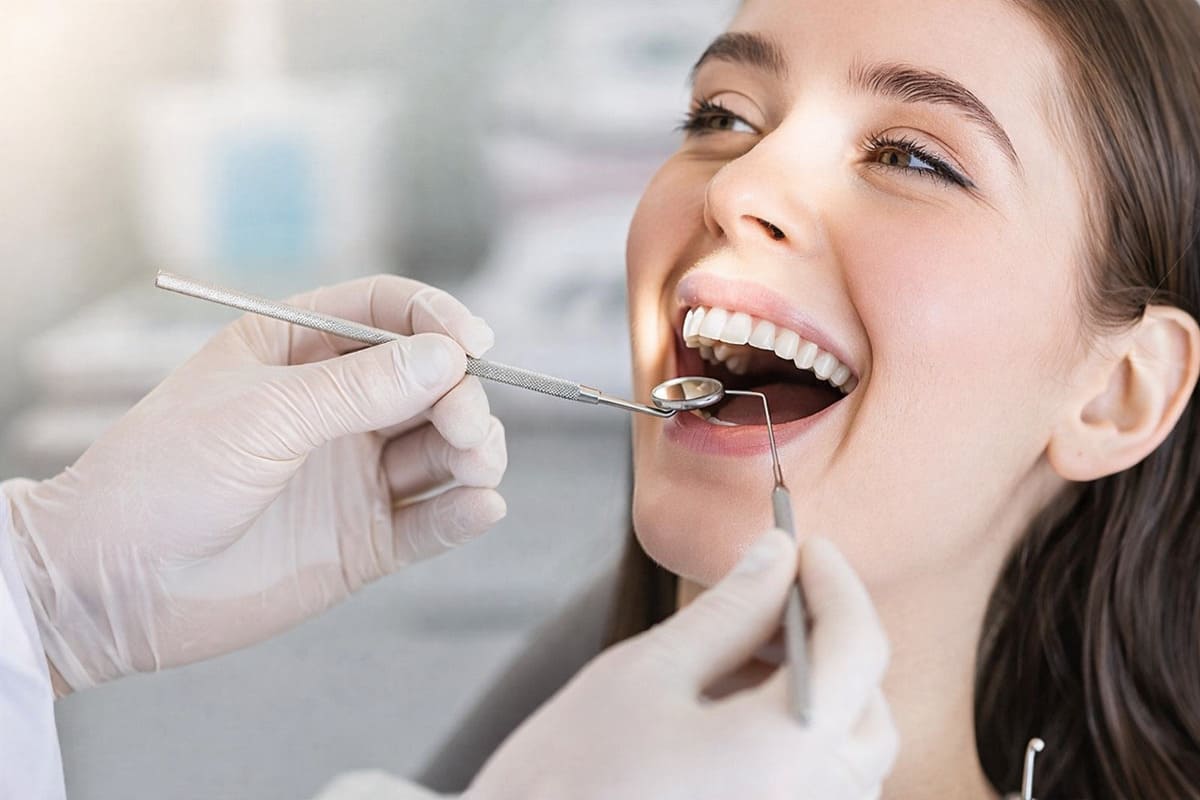
La importancia de las revisiones dentales
Muchos problemas en empastes antiguos se detectan durante una revisión dental general, donde el odontólogo puede comprobar si existe filtración, desgaste o signos de caries secundaria.
Además, mantener una correcta higiene oral y realizar periódicamente una profilaxis dental ayuda a reducir la acumulación de placa bacteriana y el riesgo de nuevas caries.
La salud de las encías también influye en la estabilidad de las restauraciones dentales. Enfermedades como la periodontitis pueden afectar al soporte de los dientes y comprometer tratamientos restauradores si no se tratan adecuadamente.
En situaciones en las que el diente no puede conservarse, el especialista puede valorar soluciones rehabilitadoras como la implantología dental, que permite recuperar la función y la estética de la sonrisa.
Recomendación DentalQuality®
Los empastes dentales forman parte de los tratamientos conservadores más habituales en odontología. Su función es restaurar la estructura del diente afectado por caries y mantener la salud bucodental a largo plazo.
En la red de clínicas con Certificado de Excelencia Odontológica DentalQuality®, encontrarás odontólogos expertos que evaluarán el estado de tus empastes y te orientarán sobre la mejor opción para tu caso.
Si tienes empastes de plata antiguos y dudas sobre si deberías cambiarlos, lo más recomendable es realizar una revisión dental completa para valorar su estado y tu salud bucodental.